Необычный случай перфорации сердца электродом, поздняя симптоматика и роль ЭхоКГ
Метки: Последние публикации, ЭхоКГ, дайджест, кардиология, новости, эхокардиография
По данным публикации в издании Клинических наблюдений Европейского журнала Сердца (European Heart Journal - Case Reports) за сентябрь 2019 - Delayed presentation of right ventricular lead perforation following defibrillator implantation: a case report / Задержка симптоматики перфорации электродом правого желудочка после имплантации дефибриллятора: клиническое наблюдение - внешняя ссылка
48-летняя женщина поступила в отделение неотложной помощи в выходные. В течение месяца у нее усиливалась одышка при физической нагрузке, связанная с болью в левой части груди, иррадиирующей в плечо, шею и руку, а в дальнейшем симптомы начали появляться в покое. Предыдущие 48 часов у неё была рвота и озноб.
С учетом недавней внезапной смерти её родственника пациентке был диагностирован синдром Бругада. Впоследствии ей был установлен имплантируемый кардиовертер-дефибриллятор(ИКД) с одним отведением, предназначенный для первичной профилактики желудочковых аритмий и назначен прием препаратов: миртазапин по 30 мг один раз в день, лактулоза, парацетамол, ибупрофен и кодеин, по необходимости при возникновении боли. Она никогда не курила, и потребление ею алкоголя было незначительным.
При осмотре пациентка была бледной и глубина вдоха была ограничена из-за боли в грудной клетке. У неё была нормальная температура тела, регулярный пульс 69 ударов/мин, АД 103/70 мм рт.ст. и нормальное насыщение кислородом на комнатном воздухе. При аускультации было выявлено снижение уровня проникновения воздуха в базальных отделах. Тоны сердца были нормальными, никаких дополнительных шумов, и венозное давление в яремной вены также были нормальными. Шума трения перикарда также не было задокументировано. Не было периферических отеков и признаков тромбоза глубоких вен. Исследование брюшной полости было ничем не примечательным. Было отмечено, что сила левой руки была уменьшена из-за боли.
Рентгенография грудной клетки показала увеличение кардиоторакального соотношения с двухсторонним базальным плевральным выпотом и пятнистыми двусторонними бронхопневмоническими изменениями с подозрением на застойную сердечную недостаточность. Положение электрода имплантированного кардиовертера-дефибриллятора оказалось низким. Электрокардиограмма с 12 отведениями показала нормальный синусовый ритм с частотой 96 ударов в минуту, в отведениях III и aVF отмечалась инверсия зубца Т, с изолированным подъемом ST на 3 мм в отведении V2, что согласуется с паттерном Бругада. Серийные электрокардиограммы не продемонстрировали динамических изменений.
Первоначальные лабораторные результаты были в значительной степени ненормальными. Существовали признаки микроцитарной анемии с гемоглобином 76 г/л (110–150 г/л), средним корпускулярным объемом 77,2 фл (83–100 фл), повышенным уровнем С-реактивного белка 63 мг/л (0– 10 мг/л). Функциональные пробы печени были нарушены - альбумин 33 г/л (35–50 г/л), билирубин 30 мкмоль/л (0–21 мкмоль/л), гамма-глутамилтрансфераза 61 МЕ/л (12–43 МЕ/л) и аланинаминотрансфераза 122 МЕ/л (< 35 МЕ/л). Насыщенность железом и трансферрином была низкой [2 мкмоль/л (7–30 моль/л), 2,8% (20–50%) соответственно]. N-концевой про-натрийуретический пептид В-типа составлял 234 пг/мл (< 400 пг/мл). Протромбиновое время было увеличено до 15,7 с (< 13 с).
Диагностический торакоцентез выявил кровянистую жидкостью. КТ грудной, брюшной и полости малого таза подтвердила двусторонние плевральные выпоты, сопровождаемые субсегментарным ателектазом нижних долей обоих легких, больше слева. Был замечен умеренный перикардиальный выпот. Позиция ИКД не была прокомментирована в первоначальном заключении КТ.
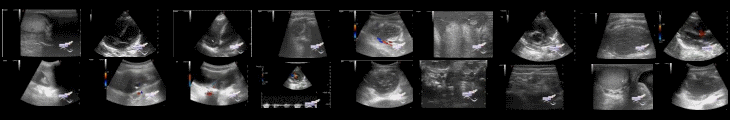
Проверка имплантированного кардиовертера-дефибриллятора не выявила проблем и того, что электрод расположен не правильно. Трансторакальная эхокардиография выявила проникновение электрода через верхушку правого желудочка в перикард с перикардиальным выпотом около 3,5 см в диаметре без признаков тампонады сердца. Функция левого желудочка была нормальной.
Было начато введение внутривенных жидкостей, амоксициллин, анальгезию и переливание эритроцитов. Как только диагноз подтвердился, был произведен аэромедицинский перевод в связанный третичный сердечный центр, без осложнений. Там пациентка подверглась немедленному перикардиоцентезу и эксплантации(*удалению) электрода из правого желудочка под общей анестезией, по контролем трансэзофагеальной эхокардиографией и кардиоторакального хирурга. Пациентка отказалась от установки нового электрода в процессе операции. В процессе операции около 1л кровянистой жидкости было получено из полости перикарда. Послеоперационная эхокардиография подтвердила отсутствие выпота в полости перикарда. Пациентка была выписана под наблюдение кардиолога по месту жительства. На момент выписки пациентка сообщила об устранении симптомов и планах обсудить имплантацию новой системы со своим кардиологом.
Большинство перфораций миокарда возникает во время имплантации электродов, с попаданием их из правого желудочка в перикард. Задержка появления симптоматики является необычным явлением, и у двух третей пациентов с перфорацией может развиться тампонада сердца. В реестре США перфорация сердца связана в 7,4% связана с заболеваниями, включая остановку сердца, инфаркт миокарда или инфекцию, по сравнению с 0,3% случаев без перфорации сердца. В том же исследовании утверждается, что в 16 раз повышен риск длительного пребывания в стационаре, а также в 15 раз повышен риск внутрибольничной смерти.
Клинические симптомы боли в шее, груди и плечах у относительно молодого пациента в течение недели после процедуры могут быть приняты за скелетно-мышечную или послеоперационную боль без необходимости в дальнейших исследованиях. Этот случай продемонстрировал, что следует проявлять бдительность, так как симптомы были связаны с (под) острым проявлением и последствиями перфорации миокарда электродом, к счастью, без немедленного нарушения гемодинамики или тампонады сердца. Обнаружение плеврального выпота и значительной анемии побудило сделать КТ визуализацию. Рентген грудной клетки с боковой проекцией не проводился, хотя он также рекомендуется при оценке положения электрода. Ретроспективный пересмотр КТ-изображений показал, что кончик, возможно, не правильно расположен, указывая на переднелатеральную стенку грудной клетки. Это не было отражено в первоначальном отчете, что может быть связано с артефактом движения(*сердце подвижный орган!). Эта диагностическая проблема также была продемонстрирована в других случаях, иллюстрируя важность эхокардиографии. В других докладах был сделан вывод о том, что КТ сердца является предпочтительным методом диагностики. В данном случае раннее использование портативного устройства для эхокардиографии смогло помочь в диагностике этого заболевания на ранней стадии.
Принимая во внимание степень анемии и свободной жидкости, обнаруженной на изображениях поперечного сечения, вполне вероятно, что перфорация присутствовала в течение значительного времени до поступления пациентки в клинику. Если бы имелись признаки тампонады сердца, было бы необходимо выполнить перикардиоцентез до аэромедицинского перевода, чтобы стабилизировать пациентку.
Перевод в кардиологический центр имел решающее значение для ведения этой пациентки. Это связано с тем, что удаление электрода сопряжено с значительным риском инфекции, кровотечения и повреждения сердечных структур, таких как трикуспидальный клапан и стенка миокарда, включая разрыв сердца. В то время как извлечение электрода в кардиологических центрах является более безопасным, даже с учетом возможных осложнений, при которых может потребоваться операция на сердце, включая искусственное кровообращение(*т.к. это специализированные учреждения, готовые к этому).
*Также в публикации представлены эхограммы, снимки КТ и рентгенограмма.
*комментарии редактора