К вопросу о сложностях инструментальной диагностики диабетической мастопатии
Метки: Последние публикации, УЗИ молочных желез, дайджест, диабетическая мастопатия, маммология, новости
По данным публикации в журнале Клиническая визуализация(Clinical Imaging) за февраль 2019 - Clinical, mammographic, and ultrasonographic characteristics of diabetic mastopathy: A case series / Клинические, маммографические и ультразвуковые характеристики диабетической мастопатии: серия случаев - внешняя ссылка
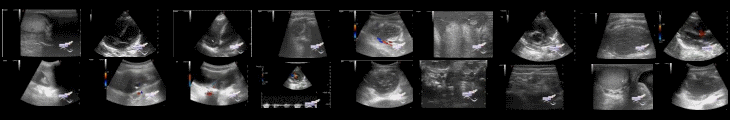
Диабетическая мастопатия(ДМ) является редким доброкачественным фиброзным заболеванием, которое встречается у пациентов с длительной продолжительностью сахарного диабета(СД). В данном исследовании, ДМ гораздо чаще встречалась у пациентов с СД 2 типа и тех, кто был инсулинозависимым. Ультразвуковые характеристики ДМ имитировали признаки злокачественности и были классифицированы как BI-RADS категории 4, что делает необходимым проведение биопсии. Напротив, маммографические признаки обычно были оккультными(*т.е. скрытыми, т.е. их не было, признаков), несмотря на часто большие размеры образований ДМ. Когда это соотносится с клиническим контекстом и управляется с использованием междисциплинарного подхода, использование толстоигольной биопсии под контролем УЗИ(core, сокр. ТБ-УЗИ) позволяет избежать неоправданного хирургического вмешательства.
Клинически ДМ часто представлена в виде мягкого при пальпации образования, и она также обнаруживается во время маммографического скрининга бессимптомных пациентов. Маммографические признаки обычно описываются как неспецифические, тогда как ультразвуковые признаки имитируют признаки рака молочной железы. Поэтому диагноз этих поражений обычно гистологический. Патоморфологические характеристики ДМ включают келоидоподобный фиброз, лимфоцитарные лобулит, дуктит и васкулит, а также наличие эпителиоидных фибробластов. При лимфоцитарной инфильтрации в ДМ преобладают B-клетки; в то время как в образованиях, отличных от ДМ - Т-клетки.
Данное исследование было ретроспективным, на основании данных из базы данных больницы Центра молочной железы Thanyarak (Таиланд), для анализа было отобрано 12 женщин с 16 образованиями ДМ, прошедших диагностическую визуализацию и имевших патоморфологически подтвержденный диагноз.
Цифровая маммография выполнялась на маммографах LORAD Selenia или Selenia Dimensions (Hologic, США) с использованием стандартных медиолатеральных и краниокаудальных изображений. УЗИ молочных желез выполнялось на аппаратах LOGIQ 7 или LOGIQ E9, линейными датчиками 10–14 МГц (GE Healthcare, США).
ТБ-УЗИ проводилась с использованием автоматической иглы(*биопсийного пистолета)Bard Magnum (Bard Medical, США) с иглой диаметром 14g и 22-миллиметровым проводником для иглы. По крайней мере три биопсии (диапазон 3-6) были выполнены для каждого образования. Патоморфологические отчеты были ретроспективно повторно рассмотрены патоморфологом с 10-летним опытом патологии молочной железы.
Для данного исследования маммографические и ультразвуковые изображения анализировались на рабочей станции системы архивации и передачи изображений (PACS) двумя радиологами, которые имели опыт визуализации молочных желез 5–15 лет, для интерпретации использовалось пятое издание BI-RADS. Термин гипоэхогенность BI-RADS был разделен: на выраженную гипоэхогенность и просто гипоэхогенность, чтобы можно было сравнить их с предыдущими исследованиями с использованием той же терминологии. Клиническая информация пациентов была получена из их медицинских карт, включая возраст появления СД, пол, клиническую картину, менструальный статус, тип диабета, лечение, время между диагнозом СД и диагнозом ДМ, диабетические осложнения. Кроме того, мы рассмотрели последующую визуализацию и медицинские записи, чтобы оценить любое изменение размеров образований или рецидивов заболевания.
Клинически, большинство образований (75%) были пальпируемыми. Средний возраст начала заболевания составлял 52,4 года (диапазон 39–77 лет). Равное количество пациентов было в пременопаузе и постменопаузе. Большинство пациентов (10 пациентов, 83%) имели СД 2 типа, тогда как два пациента (17%) имели СД 1 типа. Среднее время от диагноза СД до постановки диагноза ДМ составляло 16,9 года (диапазон 5–31 года). У восьми пациентов (66,7%) были диабетические осложнения: ретинопатия и/или нефропатия.
Данные маммографии были для 15 из 16 образований ДМ. По данным маммографии у большинства пациентов молочные железы были либо чрезвычайно плотными (36,4%), либо неоднородно плотными (45,5%), а у нескольких пациентов были множественные участки фиброгландулярных уплотнений(18,2%). Семь образований ДМ (46,7%), которые были отрицательными на маммографии, были в чрезвычайно плотных или в неоднородно плотных молочных железах. Было выявлено восемь образований (53,3%), которые имели аномальные маммографические характеристики, включая асимметрию, в том числе очаговую, в соответствии с пятым изданием BI-RADS. Ни одно из образований не имело подозрительных характеристик: кальцификации или архитектурных искажений.
Данные УЗИ были для всех 16 образований ДМ. Средний размер образований ДМ составил 3,0 см (диапазон 1,1–6,0 см). Все 16 участков ДМ были идентифицированы на УЗИ, как образования. Основными ультразвуковыми характеристиками были неправильная форма (81,3%), нечеткие края (100%), параллельная ориентация (93,8%), выраженная гипоэхогенность (87,5%) и дорсальная тень (62,5%). У 10 образований при ЦДК не было выявлено признаков васкуляризации. Ни у одного из пациентов не было увеличенных подмышечных лимфатических узлов. Ультразвуковые признаки образований были классифицированы как BI-RADS 4: либо 4B (31,3%), либо 4C (68,8%).
(*В своей практике я сталкивался с подходом, когда УЗИ молочных желез отводилась роль отбора пациентов на маммографию. Хотя я и пытался объяснить неверность этого подхода, но в итоге, я находил подобные образования, а потом, насколько я понял, их не видели на маммографии, и что характерно на УЗИ в том же ЛПУ, где делали маммографию, хотя образования были очевидными. Но, как я уже говорил, мы и не в Таиланде. Иными словами, работа в режиме "белой вороны" в наших реалиях напоминает биение головой об стену, причем стене может не понравится, что вы об нее бьетесь и она может попросить вас прекратить это делать... Как в песне Высоцкого - "Но ясновидцев - впрочем, как и очевидцев - во все века сжигали люди на кострах...во все века держали люди в дураках.")
Была выполнена ТБ-УЗИ 14 образований. Большинство образований (10, 71,4%) были верифированы на основании результатов патоморфологии как ДМ. Оставшие 4 имели диссонирующую визуально-патологическую корреляцию, и были хирургически удалены для дальнейшего исследования. (*Вот о чем и речь...во все века и т.д.) Два других поражения молочной железы также были удалены без проведения предварительной ТБ-УЗИ.
*Также в публикации присутствуют маммо- и эхограммы.
*комментарии редактора