Внезапная ОПН или чем еще может быть эхокартина ДМЖП на ЭхоКГ
Метки: Последние публикации, ЭхоКГ, дайджест, кардиология, новости, эхокардиография
По данным публикации в издании Клинических наблюдений Европейского журнала Сердца (European Heart Journal - Case Reports) за июль 2019 - The value of three-dimensional echocardiography in the diagnosis and management of ruptured sinus of Valsalva aneurysm: a case report / Значение трехмерной эхокардиографии в диагностике и лечении разрыва аневризмы синуса Вальсальвы: клиническое наблюдение - внешняя ссылка
38-летний мужчина, курящий, употребляющий алкоголь, с ДМЖП(дефект межжелудочковой перегородки) и билиарным панкреатитом в прошлом году обратился в отделение неотложной помощи с жалобами на прогрессирующую сильную боль в груди и эпигастрии, не связанную с физическими усилиями, в течение трех дней подряд. Кроме того, пациент жаловался на одышку и потоотделение. У него была синусовая тахикардия 120 уд/м., АД 120/70 мм рт.ст. и нормальная температура тела. Физикальное обследование выявило громкий непрерывный резкий систоло-диастолический шум с интенсивностью 4/6 и максимальной интенсивностью на нижней левой границе грудины. Яремное венозное давление было повышено. Электрокардиограмма показала синусовую тахикардию и отрицательные зубцы Т в отведениях V3–4.
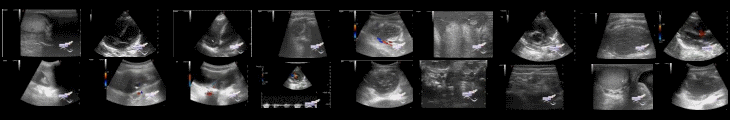
Лабораторные исследования показали острую почечную недостаточность, метаболический ацидоз с рН 7,16 (нормальный диапазон 7,35–7,45), умеренно повышенный уровень лактата в крови, лейкоцитоз и легкое повышение уровня тропонина. Рентгенография грудной клетки показала двусторонний минимальный плевральный выпот без кардиомегалии. " Прикроватная" (*POCUS, у постели больного, на месте) трансторакальная эхокардиография (ЭхоКГ) (V scan, GE), выполненная в отделении неотложной помощи, выявила нормальную функцию левого желудочка, дилатацию правого желудочка, желудочковый шунт слева направо, предположительно вторичный по отношению к ДМЖП (с учетом истории болезни ДМЖП, поступившей от пациента) и без перикардиального выпота. Учитывая ранее перенесенный панкреатит, продолжающиеся боли в животе и острую почечную недостаточность, ему была проведена компьютерная томография (КТ) грудной клетки и живота без контрастного вещества. Сканирование показало двусторонний плевральный выпот, но не выявило признаков панкреатита, а также явных признаков расслоения аорты или эмболии легкого в основных ветвях легочной артерии, несмотря на ограничения неконтрастной томографии. Впоследствии была выполнена трехмерная трансэзофагеальная (*чреспищеводная) эхокардиография (3D-ЧП-ЭхоКГ), которая выявила аневризму синуса Вальсальвы(АСВ), происходящую из правой коронарной створки (*аортального клапана), которая разорвалась в правый желудочек, в результате чего сформировался большой желудочковый шунт слева направо, который и был виден на обычном ЭхоКГ, ДМЖП не было выявлено. Край разорванной АСВ находился в 18 мм от устья правой коронарной артерии. Правый желудочек был расширен с сохраненной функцией. Сразу после 3D-ЧП-ЭхоКГ пациент ухудшился гемодинамически и был интубирован. Затем пациент был переведен в ближайший третичный медицинский центр для срочного хирургического вмешательства без проведения диагностической катетеризации сердца с учетом молодого возраста пациента, профиля относительно низкого риска и общего критического состояния.
Операция подтвердила фистулу аневризмы правой коронарной створки в правый желудочек. Попытка наложения шва на фистулу оказалась безуспешной из-за пролапса правой коронарной створки, поэтому пациенту была произведена замена аортального клапана механическим протезом(ON-X 21 мм), а также было произведено закрытие фистулы. Кроме того, визуальное исследование подтвердило, что не было ДМЖП и не было признаков эндокардита.
Эхокардиография после процедуры показала отсутствие остаточного шунта и регургитации на аорте. Состояние пациента значительно улучшилось, в том числе его почечная функция, и он был выписан домой на 5-й день после операции на антикоагулянтах.
Чреспищеводная эхокардиография является важным инструментом для диагностики, анатомического описания и типирования разорванной АСВ. Магнитно-резонансная томография (МРТ) может помочь в диагностике других поражений, но ограничена гемодинамически стабильными пациентами. Коронарную ангиографию перед операцией следует рассматривать у пожилых пациентов или пациентов с факторами риска развития ишемической болезни сердца.
В представленном случае 3D-ЧП-ЭхоКГ сыграла важную роль в правильной диагностике шунта слева направо как из разорванной АСВ, а не из ДМЖП, как первоначально предполагалось, основываясь на истории болезни ДМЖП в истории болезни пациента. По мнению авторов, анатомическая близость ранее неразорвавшейся АСВ к перегородке желудочка и вероятный турбулентный поток в аневризме, проецирующейся в правый желудочек, привели к ошибочному диагнозу ДМЖП в предыдущих исследованиях. Первоначальная ЭхоКГ при поступлении четко показала шунтирование слева направо, но не заставила усомниться в диагнозе ДМЖП или предположить наличие АСВ. Только 3D-ЧП-ЭхоКГ предоставила анатомическое разрешение необходимое для правильной диагностики. Другие способы визуализации, такие как МРТ сердца, КТ или коронарография, не всегда осуществимы, если они не доступны сразу или если у пациента гемодинамическая нестабильность. В представленном случае 3D-ЧП-ЭхоКГ предоставила информацию, необходимую для торакального хирурга и срочного хирургического вмешательства.
Аневризма синуса Вальсальвы (АСВ) является редким заболеванием сердца. Данная патология чаще всего врожденная, но также может быть результатом эндокардита, травмы, ревматоидного артрита или аортита. Аневризма преимущественно включает правый коронарный синус и чаще встречается у мужчин. Дефект межжелудочковой перегородки, двустворчатый аортальный клапан или регургитация аортального клапана могут сосуществовать с АСВ. Аневризма синуса Вальсальвы может стать симптоматической в возрасте около 30–45 лет. Разрыв аневризмы может привести к острым симптомам, таким как острая боль в груди и одышка. Большинство аневризм разрываются в правые камеры сердца. Xin-Jin et al. 2013 г. классифицировали разорванную АСВ на пять типов, известных как классификация Sakakibara: тип I - разрыв в правый желудочек под легочным клапаном; Тип II - разрыв в или непосредственно под наджелудочковым гребнем правого желудочка; Тип IIIa - разрыв в правое предсердие у трикуспидального кольца; Тип IIIv - разрыв в правый желудочек у трикуспидального кольца; Тип IV - разрыв в правое предсердие; и тип V - разрыв в другие структуры (левый желудочек, левое предсердие, легочная артерия и т. д.).
*Также в публикации представлены эхограммы 3D-ЧП-ЭхоКГ и интраоперационный снимок.
*комментарии редактора