Случай медикаментозного лечения митральной регургитации при СКВ
Метки: Последние публикации, ЭхоКГ, дайджест, кардиология, новости, эхокардиография
По данным публикации в издании Клинических наблюдений Европейского журнала Сердца (European Heart Journal - Case Reports) за сентябрь 2019 - Immunosuppressive therapy to reduce mitral regurgitation in Libman–Sacks endocarditis: a case report / Иммуносупрессивная терапия для снижения митральной регургитации при эндокардите Либмана – Сакса: история болезни - внешняя ссылка
67-летняя женщина с хронической фибрилляцией предсердий и гипертонией поступила в больницу с прогрессирующей одышкой. При поступлении у неё было тахипноэ (частота дыхания: 28 дых./мин), гипотензия (АД: 88/58 мм рт.ст.) и тахикардия (частота сердечных сокращений: 154 часов в день). Ее кислородное насыщение составляло 85% на воздухе помещения. Физикальное обследование выявило грубые хрипы в легких и систолический шум Левина IV/VI в области верхушки сердца. Электрокардиограмма показала мерцательную аритмию с быстрым желудочковым ответом. Результаты лабораторных исследований были нормальными, за исключением уровней натрийуретического пептида B-типа 514 пг/мл (< 18,4 пг/мл), уровней гемоглобина 99 г/л (113–152 г/л), количества тромбоцитов 59 000 /мкл (130 000–369 000 /мкл), а уровеня альбумина - 24 г/л (38–53 г/л). Рентгенограмма грудной клетки показала тяжелую легочную гиперемию с тенью бабочки и увеличенное кардиоторакальное отношение 68%. При коронарной ангиографии не было отмечено значительного коронарного стеноза. Неинвазивная респираторная поддержка и внутривенное введение фуросемида и дилтиазема улучшили ее симптомы.
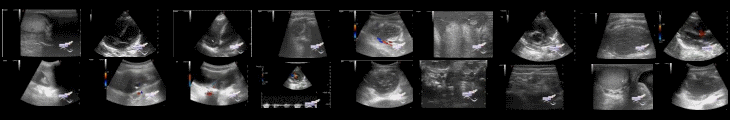
Трансторакальная эхокардиография (ЭхоКГ), проведенная после лечения острой декомпенсированной сердечной недостаточности, показала сохранение фракции выброса левого желудочка (60%) без нарушения локальной сократимости. Конечный диастолический и конечный систолический диаметры левого желудочка составляли 49 мм и 30 мм соответственно. Была отмечена тяжелая митральная регургитация (МР, регургитирующий объем: 69 мл, эффективная площадь отверстия регургитации: 0,36 см2) с дегенеративными изменениями в митральных створках.
Трансэзофагеальная эхокардиография (ЧП-ЭхоКГ) выявила локальное гипоэхогенное утолщение медиального края сегментов A2 / P2 и латерального края сегментов A3 / P3 с плохой коаптацией створок митрального клапана, что вызывало тяжелую МР. Никаких других отверстий МР не было отмечено. Объем регургитации составлял 61 мл, а эффективная площадь отверстия регургитации составляла 0,37 см2. Трехмерные изображения ЧП-ЭхоКГ (3D-ЧП-ЭхоКГ) были получены в режиме полного объема. Площадь vena contracta была определена как 0,42 см2 с помощью многоплоскостной реконструкции 3D-ЧП-ЭхоКГ изображений. Значительного тетеринга или пролапса створок не было обнаружено (высота тентинга 3,6 мм, площадь тентинга 71,3 мм2). Кроме того, данные ЭхоКГ и ЧП-ЭхоКГ не исключали возможность бактериального эндокардита ; однако многократные посевы крови на БК показали отрицательные результаты, что свидетельствовало о том, что бактериальная инфекция была менее вероятной причиной дегенеративных изменений створок митрального клапана. В соответствии с действующими рекомендациями по заболеванию клапанов было показано хирургическое или чрескожное лечение МР из-за тяжелой симптоматической МР с сохраненной фракцией выброса.
У пациентки развились светочувствительность и ретикулярная ретинальная болезнь, и ее панцитопения постепенно ухудшалась [количество лейкоцитов: 1900 /мкл (3500–9100 /мкл), количество эритроцитов: 3 400 000 /мкл (3 760 000–5 000 000 /мкл) ) и количество тромбоцитов: 16 000 /мкл (130 000–369 000 /мкл) на 16-й больничный день]. Результаты иммунологического тестирования были следующими: титр антиядерных антител, х640 (< =х40); анти-кардиолипин бета-2 гликопротеин 1, 2,5 ед мл (< =3,5 ед/мл); CH50, 19 Ед/мл (32–58 Ед/мл); C3, 59 мг/дл (86–160 мг/дл); С4, 6 мг/дл (17–45 мг/дл); отрицательный анти-Sm и положительный анти-двухцепочечный ДНК-IgG. Основываясь на этих результатах, пациенту был поставлен диагноз эндокардит Либмана-Сакса с быстро прогрессирующая СКВ.
Поскольку считалось, что отечные изменения в створках митрального клапана вызваны эндокардитом Либмана-Сакса, операция по поводу МР была отложена. Введение преднизолона (60 мг/день), циклоспорина (2000 мг/день) и гидроксихлорохинсульфата (600 мг/день) постепенно улучшало симптомы и панцитопению (таблица 1). Последующая ЭхоКГ через 87 дней показала значительное снижение МР без явных изменений фракции выброса и локальной сократимости стенки левого желудочка. Трансэзофагеальная эхокардиография в тот же день показала, что коаптация митрального клапана улучшилась после разрешения отечных изменений в сегментах A2 / P2 и A3 / P3. Митральная регургитация уменьшилась от тяжелой до легкой (объем регургитации: 32 мл, эффективная площадь отверстия регургитации: 0,17 см2, площадь вены контракта: 0,21 см2).
Эндокардит Либмана-Сакса - это сердечное проявление СКВ(*системной красной волчанки), характеризующееся стерильным бородавчатым поражением клапанов с более частым вовлечением клапанов левых отделов сердца, особенно желудочковой поверхности митрального клапана. В то время как исследование с использованием ЭхоКГ сообщило, что эндокардит Либмана-Сакса встречается примерно у 11% пациентов с СКВ, в других исследованиях с использованием ЧП-ЭхоКГ сообщалось о его более высокой распространенности (53–74%). Дисфункция клапанов, связанная с болезнью Либмана-Сакса(*СКВ), варьирует от различной степени инфильтрации воспалительных клеток вместе с отеком и отложением фибрина до конечной стадии с формированием фиброзных бляшек. Степень прогрессирования связана с длительностью и активностью СКВ. Патогенез включает образование фибрин-тромбоцитарных тромбов в результате воспаления, которые организуются и приводят к фиброзу и рубцеванию и со временем к последующей дисфункцией клапана.
В то время как соответствующая иммуносупрессивная терапия необходима для контроля активности заболевания СКВ, кортикостероидная терапия дисфункции клапанов, связанной с болезнью Либмана-Сакса, как сообщается, приводит к усилению фиброза и рубцеванию, за которым следует ухудшение повреждения и дисфункции клапанов. Кроме того, частично из-за эффектов минералокортикоидов, ухудшение МР с декомпенсированной сердечной недостаточностью может происходить после терапии кортикостероидами в высоких дозах. У данного пациента МР снизилась от тяжелой до легкой степени после иммуносупрессивная терапии, включая кортикостероиды. Так как гипоэхогенное утолщение створок митрального клапана означало, что острые отечные изменения без образования рубцов и фиброза и других симптомов СКВ прогрессировали быстро, у пациента была начата иммуносупрессивная терапия, что могло стать причиной доброкачественного клинического течения заболевания.
Хотя операция на митральном клапане или чрескожное вмешательство показана при тяжелой симптоматической МР, иммуносупрессивная терапия может быть возможным вариантом лечения ранней фазы дисфункции клапанов, связанной с эндокардитом Либмана-Сакса.
*Также в публикации представлены эхограммы.
*комментарии редактора