Синдром такоцубо на ТАПБ почки
Метки: Последние публикации, УЗИ почек, дайджест, кардиология, новости, урология
По данным публикации в издании Клинических наблюдений Британского журнала Радиологии(British Journal of Radiology | case reports) за январь 2019 - Takotsubo cardiomyopathy following ultrasound-guided renal cyst aspiration / Кардиомиопатия такоцубо после аспирации почечных кист под ультразвуковым контролем - внешняя ссылка
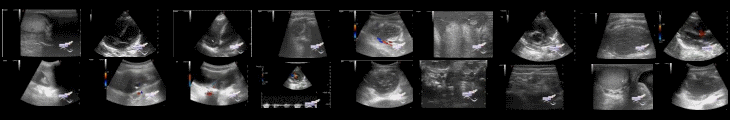
48-летняя женщина с аутосомно-доминантной поликистозной болезнью почек (АДПКП), преждевременными сокращениями желудочков, гипертонией, гиперлипидемией и тревогой пришла на плановую амбулаторную аспирацию кист правой почки по причине жалоб на боль в правом верхнем квадранте живота, по причине растяжения почечной капсулы. В истории ее семьи АДПКП у отца, а также несколько инфарктов миокарда у него же, в возрасте после 40 лет. Пациентка была осмотрена в интервенционной радиологической клинике. Процедура была объяснена пациентке, и было получено письменное информированное согласие. Пациентка пришла на процедуру через 2 недели после первичного посещения клиники. После введения 1% лидокаина под местной анестезией и внутривенного умеренного седативного эффекта иглу Тиба(Chiba) 18 калибра продвигали в несколько кист правой почки под ультразвуковым контролем. Всего было аспирировано 170 мл прозрачной желтой жидкости. Пациентка сообщила о симптоматическом улучшении и оставалась в стабильном состоянии в интервенционной рентгенологии. Не было никаких процедурных осложнений, неконтролируемой боли или немедленных осложнений. Через час после процедуры она начала жаловаться на сильную боль в животе. Физикальное обследование выявило мягкий живот, холодную сухую кожу, а также брадикардию и гипотонию. Внутривенное введение болюса жидкости и позиционирование по Тренделенбергу(Trendelenberg) было начато немедленно, однако пациентка потеряла сознание и пульс не определялся.
Радиологи у постели больного немедленно начали проводить неотложную медицинскую помощь по программе остановки сердца, была начата сердечно-легочная реанимация, пациентке внутривенно был введен эпинефрин(адреналин). После восстановления кровообращения, пациентка пришла в себя и сообщила о сильной боли в груди. Прикроватное УЗИ не выявило гематомы в правом боку(*по программе осложнения пункции) или выпота в перикарде. ЭКГ выявила повышение сегмента ST в переднелатеральных отведениях и депрессию его же в нижних отведениях, что навело на мысль об инфаркте миокарда с подъемом ST. Рентгенограмма грудной клетки была нормальной. Лабораторные анализы выявили нормальный начальный уровень тропонина, глюкозы в сыворотке и калия в сыворотке крови. Пациентка была срочно доставлена в лабораторию катетеризации сердца, где коронарная ангиография показала ангиографически нормальные коронарные артерии. Левая вентрикулография выявила акинез апикального сегмента с гиперкинезом в базальных сегментах и 45% систолическую функцию левого желудочка, что соответствовало кардиомиопатии такоцубо(КМПТ). Обсуждение с пациенткой и ее семьей у постели больного показало, что она испытывала умеренную тревогу в процессе первого визита в клинику и сильное беспокойство по поводу аспирации почечной кисты в течение нескольких недель до процедуры. Не было никаких внешних признаков того, что пациентка будет реагировать на процедуру с сильной тревогой, поскольку она выглядела комфортной в течение перипроцедурного периода.
Пациентка была помещена в отделение интенсивной терапии для поддерживающей терапии, включая тщательный мониторинг состояния артериального давления, уровня тропонина, повторной электрокардиограммы и телеметрии. Трансторакальная эхокардиография не выявила тромба в левом желудочке, наблюдалась нормализация движения стенки и улучшение функции левого желудочка с фракцией выброса 55–60%. Пик тропонина был 4,92 нг/мл. Перед выпиской пациентке были назначены препаратах для применения в домашних условиях, включая метопролол и аторвастатин. Она была выписана домой на 6 день с рекомендациями об амбулаторном кардиологическом наблюдении.
Боль в животе и гемодинамическая нестабильность после интервенционного вмешательства на почке наиболее подозрительны на кровотечение, особенно у пациентов с гипертонией в анамнезе. Однако в таких случаях следует ожидать компенсаторную тахикардию, а не брадикардию, которая была самым ранним признаком другой этиологии. Развитие сердечно-сосудистого коллапса и сильных болей в груди, несмотря на то, что оно последовало за сердечно-легочной реанимацией, потребовало незамедлительного лечения широкого спектра. Дифференциальный диагноз включал острый коронарный синдром, тампонаду сердца, пневмоторакс, эмболию легочной артерии, легочную гипертензию и нарушения обмена веществ, такие как гипогликемия или нарушения калия среди прочих. Результаты электрокардиограммы, факторы риска сердечно-сосудистых заболеваний и семейный анамнез инфарктов миокарда у пациентки сузили дифференциальный ряд до кардиогенной этиологии, и наиболее вероятным считался инфаркт миокарда с подъемом сегмента ST. КМПТ не была заподозрена до постановки точного диагноза с помощью левой вентрикулографии.
КМПТ представляет собой преходящую острую кардиомиопатию, характеризующуюся аномалиями движения стенки левого желудочка в отсутствие окклюзии коронарной артерии. Впервые КМПТ была описана в Японии в 1990 году и названа в честь «Такоцубо», керамической ловушки(*горшка) для осьминога, которая имеет поразительное сходство с аномальными контурами левого желудочка в систолу. Клинически КМПТ часто имитирует острый коронарный синдром(ОКС), которому обычно предшествует сильный стресс, такой как потеря близкого человека, хотя другие триггеры могут быть более тонкими. Патофизиология, лежащая в основе КМПТ, не установлена, однако в качестве гипотезы было предложено выделение катехоламинов, вызванное стрессом. На КМПТ приходится до 1-2% пациентов с ОКС и ассоциируется с в целом благоприятным прогнозом с госпитальной смертностью 0–10%. Другие стрессовые прекурсоры, в том числе физические упражнения и сильный гнев, как сообщается, также могут вызывать КМПТ. Поскольку КМПТ имитирует острый коронарный синдром, начальное лечение включает кислород, аспирин, бета-блокаторы и внутривенный гепарин с учетом ранней коронарной ангиографии, особенно с подъемом сегмента ST на ЭКГ или с продолжающимся дискомфортом в груди. После постановки диагноза состояние обычно лечится с помощью ингибиторов ангиотензинпревращающего фермента и бета-блокаторов. В тяжелых случаях полезны инотропная поддержка и механическая поддержка кровообращения, такая как внутриаортальная баллонная контрпульсация. Апикальный акинез исчезает у большинства пациентов в течение месяца.
*Несмотря на по словам авторов "благоприятный" прогноз, остановка сердца всё-таки была...
*Также в публикации присутствуют эхограммы АДПКП, и снимки КАГ и вентрикулографии.
*комментарии редактора